1. Che cos’è la sclerosi sistemica?
2. Quali sono le cause di sclerosi sistemica?
3. Come si manifesta la sclerosi sistemica?
4. Come si fa la diagnosi di sclerosi sistemica?
5. Come si tratta la sclerosi sistemica?
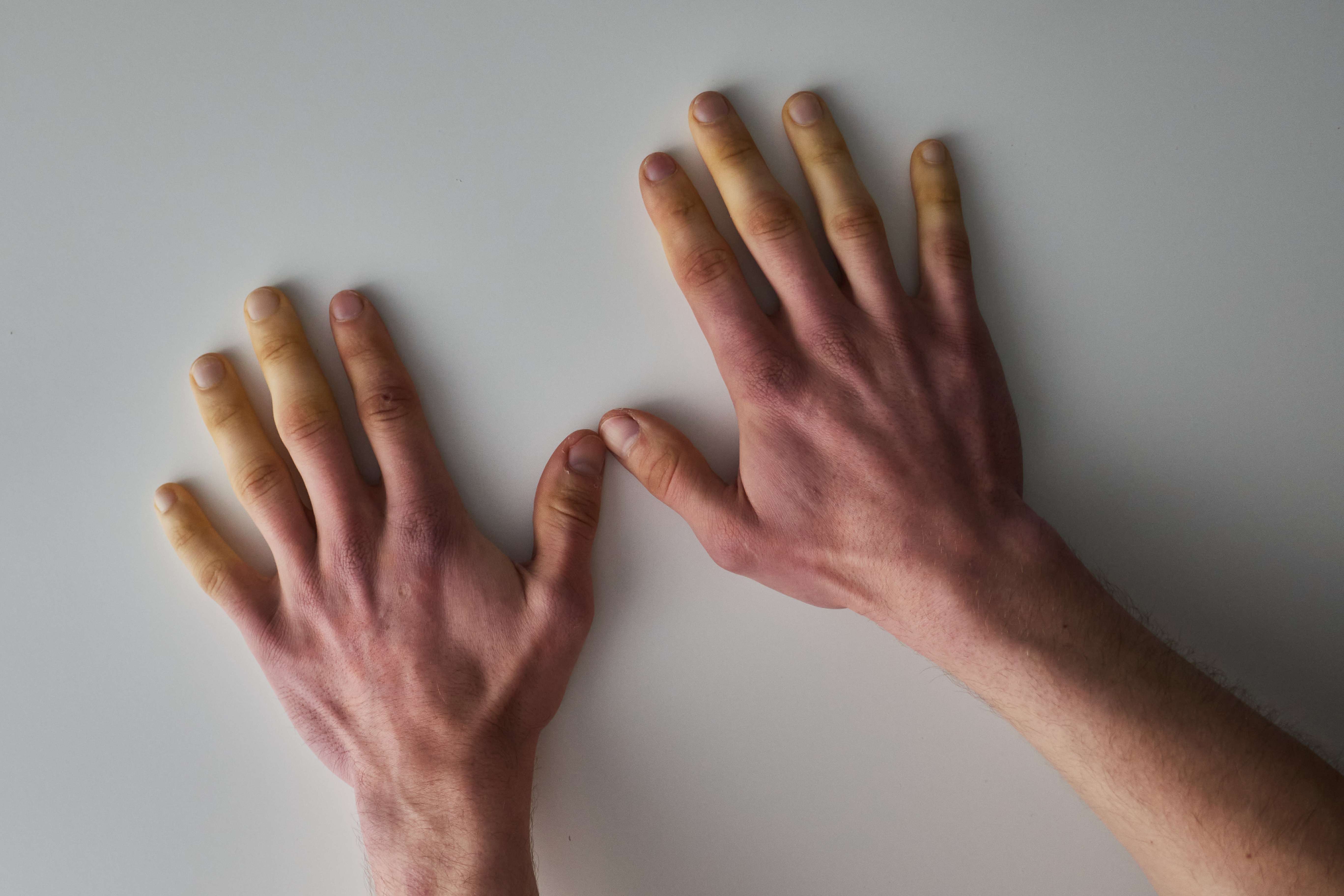
1. Che cos’è la sclerosi sistemica?
La sclerosi sistemica è una malattia autoimmune cronica caratterizzata da una anomala produzione di collagene, che porta all'indurimento della pelle e di altri organi. Questa condizione può variare in gravità da lieve a potenzialmente letale.
2. Quali sono le cause di sclerosi sistemica?
La sclerosi sistemica è una malattia complessa e multifattoriale, e le sue cause esatte non sono completamente comprese. Tuttavia, si ritiene che la malattia sia il risultato di una combinazione di fattori:
- Fattori genetici: uno dei principali sospetti è la predisposizione genetica. Studi hanno mostrato che la sclerosi sistemica tende a presentarsi più frequentemente in alcune famiglie, suggerendo che potrebbe esserci una componente ereditaria. Tuttavia, la malattia non si trasmette direttamente dai genitori ai figli come in altre malattie genetiche
- Fattori immunologici: la sclerosi sistemica è considerata una malattia autoimmune, il che significa che il sistema immunitario del corpo attacca erroneamente i propri tessuti sani. Questo attacco può causare infiammazione e una produzione eccessiva di collagene, che porta all'indurimento e all'ispessimento dei tessuti. Molti pazienti con sclerosi sistemica hanno autoanticorpi specifici nel sangue, come gli anticorpi antinucleari (ANA), anti-topoisomerasi I (Scl-70) e anticorpi anticentromero, che suggeriscono l’esistenza di un'attività autoimmune anomala
- Fattori ambientali: anche l'ambiente gioca un ruolo significativo nello sviluppo della sclerosi sistemica. L'esposizione a determinati agenti chimici e tossine, come la silice e i solventi organici, è stata collegata ad un aumento del rischio di sviluppare la malattia. Anche alcune infezioni virali sono sospettate di poter innescare una risposta autoimmune in individui predisposti geneticamente
- Fattori ormonali: il genere sembra essere un fattore importante, poiché la sclerosi sistemica è molto più comune nelle donne che negli uomini. Ciò suggerisce che gli ormoni sessuali potrebbero influenzare lo sviluppo della malattia, sebbene il meccanismo esatto non sia stato ancora compreso.
3. Come si manifesta la sclerosi sistemica?
La sclerosi sistemica si manifesta con una varietà di sintomi e segni che possono interessare la pelle, i vasi sanguigni e gli organi interni:
- Manifestazioni cutanee: la pelle diventa spessa, dura e meno elastica, spesso iniziando dalle dita delle mani (sclerodattilia) e progressivamente coinvolgendo altre aree
- Fenomeno di Raynaud: è un vasospasmo delle arterie digitali in risposta al freddo o allo stress, che causa pallore, cianosi e dolore delle dita, seguito da arrossamento al riscaldamento
- Teleangectasie: si tratta di piccole dilatazioni dei vasi sanguigni visibili sulla pelle, spesso sul viso e sulle mani
- Calcinosi: sono depositi di calcio sotto la pelle, che possono essere dolorosi e causare ulcerazioni
- Artralgie e mialgie: si tratta di dolori articolari e muscolari
- Ridotta mobilità articolare: è dovuta all'indurimento della pelle e dei tessuti sottostanti
- Difficoltà di deglutizione (disfagia): spesso è dovuta al coinvolgimento dell'esofago
- Reflusso gastroesofageo: è causato da una disfunzione dello sfintere esofageo inferiore e dalla ridotta motilità esofagea
- Malassorbimento: è dovuto a problemi di motilità intestinale e a possibili lesioni nell'intestino tenue
- Fibrosi polmonare: è la cicatrizzazione del tessuto polmonare, che può causare tosse cronica e difficoltà respiratorie
- Ipertensione polmonare: è l’aumento della pressione nei vasi sanguigni dei polmoni, che può causare affaticamento, dolore toracico e dispnea
- Fibrosi miocardica: si tratta della cicatrizzazione del muscolo cardiaco, che può portare a insufficienza cardiaca
- Aritmie: sono battiti cardiaci irregolari, dovuti al coinvolgimento del sistema di conduzione del cuore
- Pericardite: è l’infiammazione del pericardio, la membrana che avvolge il cuore
- Crisi renale sclerodermica: si tratta di un'emergenza medica caratterizzata da un improvviso aumento della pressione sanguigna e da un’insufficienza renale acuta
- Neuropatia periferica: si tratta di danni ai nervi periferici che possono causare dolore, intorpidimento e debolezza.
La sclerosi sistemica può presentarsi con una vasta gamma di sintomi che richiedono un approccio multidisciplinare per la gestione efficace della malattia. Il monitoraggio e il trattamento precoce delle manifestazioni sono cruciali per migliorare la qualità della vita dei pazienti e prevenire complicazioni gravi.
4. Come si fa la diagnosi di sclerosi sistemica?
La diagnosi di sclerosi sistemica è un processo complesso che richiede un'approfondita valutazione clinica, esami di laboratorio e test strumentali. Poiché i sintomi possono variare ampiamente tra i pazienti e possono sovrapporsi ad altre malattie, una diagnosi accurata richiede un approccio multidisciplinare e integrato. Ecco i principali passaggi:
- Valutazione clinica: il primo passo nella diagnosi è una valutazione clinica dettagliata. Il medico inizia raccogliendo un'anamnesi completa, ponendo domande sui sintomi, la loro durata e la loro progressione
- Esame fisico: durante l'esame fisico, il medico osserva attentamente la pelle del paziente per valutare l'eventuale indurimento e spessore. Il medico può anche cercare teleangectasie e calcinosi
- Esami di laboratorio: gli esami di laboratorio giocano un ruolo cruciale nella diagnosi della sclerosi sistemica. Il medico richiederà test per rilevare la presenza di autoanticorpi, che sono spesso presenti nei pazienti con questa malattia. Inoltre, il medico potrebbe richiedere esami del sangue per valutare i marcatori di infiammazione come la velocità di eritrosedimentazione (VES) e la proteina C-reattiva (PCR), nonché per monitorare la funzione renale attraverso l'analisi di azotemia e creatinina.
Oltre a questo, i test strumentali sono fondamentali per valutare il coinvolgimento degli organi interni e confermare la diagnosi di sclerosi sistemica. Questi possono includere:
- Capillaroscopia periungueale: è un esame che permette di osservare i capillari nella base delle unghie, per rilevare anomalie tipiche della sclerosi sistemica
- Prove di funzionalità polmonare: si tratta di prove come la spirometria e la diffusione del monossido di carbonio (DLCO), che servono a valutare la funzione polmonare e rilevare eventuale fibrosi
- Tomografia computerizzata (TC) del torace: serve a rilevare cambiamenti nei polmoni, come la fibrosi polmonare
- Ecocardiogramma: consente di valutare la funzione cardiaca e rilevare eventuali segni di ipertensione polmonare
- Manometria esofagea e radiografie del tratto gastrointestinale: sono utili per valutare i problemi di motilità esofagea e intestinale.
5. Come si tratta la sclerosi sistemica?
Il trattamento della sclerosi sistemica è multidisciplinare e personalizzato, mirato a gestire i sintomi, rallentare la progressione della malattia e prevenire complicanze. Non esiste una cura definitiva, ma diverse strategie terapeutiche possono migliorare la qualità della vita dei pazienti. I principali farmaci utilizzati sono:
- Immunosoppressori: sono spesso utilizzati per ridurre l'attività del sistema immunitario e limitare l'infiammazione. Farmaci come il metotrexato e il micofenolato mofetile possono aiutare a gestire i sintomi cutanei e polmonari
- Farmaci vasodilatatori: quando siamo in presenza del fenomeno di Raynaud, che causa un restringimento dei vasi sanguigni nelle dita, i farmaci vasodilatatori come i calcio-antagonisti (es. nifedipina) possono migliorare la circolazione. Anche gli inibitori della fosfodiesterasi-5 (es. sildenafil) e i prostanoidi (es. iloprost) possono essere efficaci nel trattare i sintomi vascolari e prevenire le ulcere digitali
- Farmaci antifibrotici: i farmaci antifibrotici, come il nintedanib, sono studiati per la fibrosi polmonare e possono aiutare a ridurre la progressione della fibrosi in alcuni pazienti con sclerosi sistemica
- Inibitori della pompa protonica (IPP): per i pazienti con problemi gastrointestinali, come il reflusso gastroesofageo, gli inibitori della pompa protonica (es. omeprazolo, pantoprazolo) sono utili per ridurre l'acidità gastrica e prevenire le ulcere esofagee.
Oltre che dalla terapia farmacologica, il trattamento della sclerosi sistemica è caratterizzato anche da una serie di terapie non farmacologiche come:
- Fisioterapia e riabilitazione: la fisioterapia e la riabilitazione sono fondamentali per mantenere la mobilità articolare e prevenire la rigidità
- Supporto nutrizionale: una dieta equilibrata e il supporto nutrizionale sono essenziali per prevenire la malnutrizione e gestire i sintomi gastrointestinali. In alcuni casi, possono essere necessari integratori nutrizionali
- Cura della pelle: l'idratazione regolare e l'uso di creme emollienti possono aiutare a mantenere la pelle morbida e prevenire le ulcere. È importante inoltre proteggere le estremità dal freddo per ridurre il fenomeno di Raynaud
- Supporto psicologico e sociale: la gestione dello stress e del benessere emotivo è cruciale per i pazienti con sclerosi sistemica. Il supporto psicologico, i gruppi di supporto e il coinvolgimento della famiglia possono aiutare ad affrontare l'impatto emotivo della malattia.
La sclerosi sistemica richiede un monitoraggio regolare da parte di un team multidisciplinare di specialisti, tra cui reumatologi, pneumologi, cardiologi, nefrologi e gastroenterologi. I controlli periodici permettono di adattare il trattamento in base alla progressione della malattia e alla comparsa di nuove complicanze.


