1. Che cosa sono le paratiroidi e che funzione hanno?
2. A cosa serve il paratormone (PTH)?
3. Iperparatiroidismo, cause e sintomi
4. Ipoparatiroidismo, cause e sintomi
5. Disordini paratiroidei: trattamento
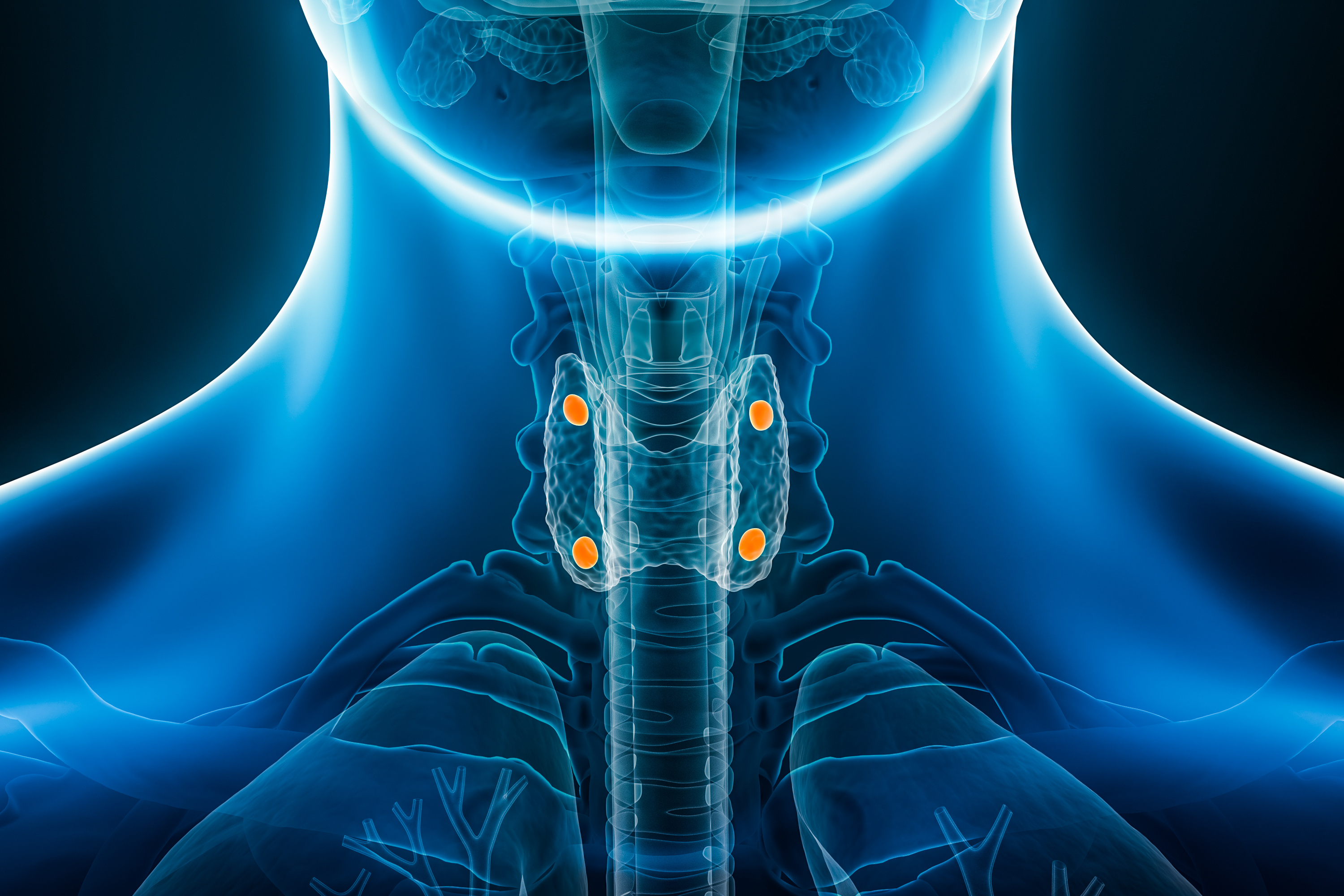
1. Che cosa sono le paratiroidi e che funzione hanno?
Le paratiroidi sono quattro minuscole ghiandole endocrine, poco conosciute, che tuttavia svolgono un ruolo vitale nel mantenimento dell'equilibrio del calcio nel corpo umano. Sono situate sul retro della tiroide, una ghiandola a forma di farfalla localizzata nella parte anteriore del collo, ma non sono correlate né anatomicamente né funzionalmente a quest'ultima. La loro piccola dimensione e il loro aspetto piuttosto omogeneo le rendono difficili da individuare senza un'attenta ispezione chirurgica o imaging avanzati.
Le paratiroidi sono responsabili della produzione e del rilascio del paratormone (PTH), che svolge un ruolo decisivo nella regolazione dei livelli di calcio nel sangue.Il calcio è un minerale essenziale coinvolto in una vasta gamma di funzioni biologiche, che svolge un ruolo fondamentale per il mantenimento della salute e del benessere nel corpo umano. In particolare:
- Il calcio è un componente fondamentale della struttura ossea, è coinvolto nella formazione e nella resistenza delle ossa e dei denti, aiutando a prevenire l'osteoporosi e altre condizioni legate alla fragilità ossea
- Il calcio gioca un ruolo essenziale nella trasmissione degli impulsi nervosi attraverso il corpo. È coinvolto nel rilascio di neurotrasmettitori a livello delle sinapsi, facilitando la comunicazione tra i neuroni e contribuendo al funzionamento del sistema nervoso centrale e periferico
- Anche la contrazione muscolare dipende dall'equilibrio dei livelli di calcio all'interno delle cellule muscolari. Durante il processo di contrazione muscolare, il calcio viene rilasciato dai depositi intracellulari e si lega a proteine specifiche, innescando la contrazione muscolare stessa
- Il calcio è coinvolto nella cascata di coagulazione del sangue: funge infatti da cofattore per una serie di proteine che sono cruciali per la formazione di coaguli sanguigni. Senza il calcio, la coagulazione del sangue sarebbe compromessa, aumentando il rischio di sanguinamento e emorragie
- Il calcio regola una vasta gamma di processi cellulari, inclusi il rilascio di ormoni e neurotrasmettitori, il movimento cellulare e la regolazione dell'attività enzimatica. La sua concentrazione intracellulare è strettamente controllata e modulata per garantire il corretto funzionamento delle cellule.
Pertanto, è fondamentale mantenere un equilibrio preciso dei livelli di calcio nel corpo: l'ipercalcemia (livelli elevati di calcio nel sangue) e l'ipocalcemia (livelli bassi di calcio nel sangue) possono entrambe causare gravi conseguenze per la salute, tra cui disturbi cardiaci, disturbi neurologici, calcoli renali e compromissione della funzione muscolare.
2. A cosa serve il paratormone (PTH)?
La funzione principale del paratormone è quella di mantenere i livelli di calcio nel sangue all'interno di un intervallo ottimale. Quando i livelli di calcio nel sangue diminuiscono, le paratiroidi rilasciano il PTH che agisce su ossa, reni e intestino per aumentare la concentrazione di calcio nel sangue. In particolare il PTH:
- stimola il riassorbimento del calcio da parte delle ossa, mobilizzandolo e facendo in modo che venga rilasciato nel sangue. In questo modo, contribuisce a mantenere i livelli di calcio nel sangue stabili e a garantire la salute ossea a lungo termine
- aumenta il riassorbimento del calcio nei tubuli renali: questo processo aiuta a conservare il calcio nel corpo, impedendone l'escrezione eccessiva attraverso le urine
- indirettamente promuove l'assorbimento del calcio nell'intestino tenue, sostenendo così ulteriormente i livelli ematici, poiché stimola la conversione della vitamina D in forma attiva.
Il paratormone viene prodotto in risposta all’ipocalcemia e tutte le sue funzioni sono volte ad aumentare la concentrazione di questo minerale. Lavora in concerto con la calcitonina, un altro ormone secreto dalle cellule C della tiroide, che ha lo scopo di abbassare la concentrazione ematica di calcio. In questo modo, questi due ormoni mantengono in equilibrio i livelli di calcio nel corpo, assicurando il corretto funzionamento dei processi fisiologici che dipendono da questo importante minerale.
3. Iperparatiroidismo: che cos’è? Cause e sintomi
L’iperparatiroidismo è un’alterazione del metabolismo del calcio, caratterizzata da eccessiva secrezione di PTH da parte di una o più ghiandole paratiroidee iperfunzionanti. Questo squilibrio può derivare da una serie di cause e può essere classificato in tre categorie principali: primario, secondario e terziario.
Nell'iperparatiroidismo primario, le ghiandole paratiroidi producono eccessivamente PTH indipendentemente dai livelli di calcio nel sangue. Le cause più comuni di questa condizione sono:
- Adenomi paratiroidei: la causa più comune di iperparatiroidismo primario è la presenza di un adenoma (tumore benigno) in una delle ghiandole paratiroidee
- Iperplasia paratiroidea: un'iperplasia delle ghiandole paratiroidee può causare un'eccessiva produzione di PTH
- Carcinoma paratiroideo: sebbene raro, il cancro delle ghiandole paratiroidee può portare a un'eccessiva secrezione di PTH.
L'iperparatiroidismo secondario è la risposta ad un'altra condizione che porta ad abbassare i livelli di calcio nel sangue, come l'insufficienza renale cronica che può portare a bassi livelli di calcio nel sangue, che a sua volta stimola un'eccessiva produzione di PTH per compensare.
L'iperparatiroidismo terziario si verifica quando l'ipersecrezione di PTH diventa autonoma, perdendo la sensibilità ai livelli di calcio nel sangue. Questo spesso si verifica in pazienti con iperparatiroidismo secondario a lungo termine, come quelli con insufficienza renale cronica, che alla fine sviluppano un'iperplasia delle ghiandole paratiroidee.
L'iperparatiroidismo può manifestarsi con una serie di sintomi e segni clinici, che possono variare da lievi a gravi:
- Debolezza muscolare: la debolezza muscolare è uno dei sintomi più comuni dell'iperparatiroidismo, che può interessare sia i muscoli scheletrici che quelli lisci
- Fatica e stanchezza: la fatica cronica e la stanchezza possono essere sintomi frequenti dell'iperparatiroidismo, anche in assenza di un carico eccessivo di attività fisica
- Dolori ossei e articolari: l'eccesso di PTH può causare perdita di calcio dalle ossa, portando a osteoporosi e aumentando il rischio di fratture. I dolori ossei e articolari possono essere sintomi precoci
- Calcoli renali: l'iperparatiroidismo può provocare un aumento del calcio nelle urine, aumentando il rischio di formazione di calcoli renali. I calcoli renali possono causare dolore addominale e alterazioni nella minzione
- Aumento della minzione: l'elevato livello di calcio nel sangue può portare a un aumento della produzione di urina e della frequenza della minzione
- Nausea e vomito: alcune persone con iperparatiroidismo possono sperimentare sintomi gastrointestinali come nausea e vomito
- Perdita di appetito: l'iperparatiroidismo può influenzare l'appetito e portare a una perdita di peso non intenzionale
- Confusione mentale e difficoltà di concentrazione: livelli elevati di calcio nel sangue possono influenzare il funzionamento cerebrale e causare sintomi quali confusione mentale, difficoltà di concentrazione e perdita di memoria
- Depressione: alcune persone con iperparatiroidismo possono sperimentare cambiamenti dell'umore, tra cui depressione e irritabilità
- Ipertensione: l'iperparatiroidismo può aumentare il rischio di ipertensione (pressione sanguigna alta), che può portare a ulteriori complicazioni cardiache e vascolari.
È importante consultare un medico se si sospetta di avere una forma di iperparatiroidismo, in quanto una diagnosi precoce e un trattamento appropriato possono prevenire complicazioni gravi e migliorare la qualità della vita.
4. Ipoparatiroidismo: che cos’è? Cause e sintomi
L'ipoparatiroidismo è una condizione caratterizzata da livelli anormalmente bassi di ormone paratiroideo (PTH) nel sangue. Questa condizione può causare un'ampia gamma di sintomi e può essere classificata in ipoparatiroidismo primario, secondario e terziario.
Nell'ipoparatiroidismo primario, le ghiandole paratiroidi non producono sufficiente PTH a causa di danni o disfunzioni delle ghiandole stesse. Le cause includono:
- Chirurgia alla tiroide o alle paratiroidi: l'ipoparatiroidismo può derivare da interventi chirurgici alla tiroide o alle paratiroidi, in cui una quantità eccessiva di tessuto ghiandolare viene danneggiata o rimossa
- Malattie autoimmuni: alcune condizioni autoimmuni possono attaccare le ghiandole paratiroidi, interferendo con la loro capacità di produrre PTH in quantità sufficiente
- Deficit congenito delle paratiroidi: in rari casi, l'ipoparatiroidismo può essere presente sin dalla nascita a causa di difetti congeniti delle paratiroidi.
L'ipoparatiroidismo secondario si verifica quando la produzione di PTH è ridotta a causa di altri fattori che influenzano indirettamente le ghiandole paratiroidi. Le cause di questa condizione possono essere:
- Carenza di calcio: un'assunzione insufficiente di calcio nella dieta o una cattiva assorbimento del calcio a livello intestinale possono portare a un calo dei livelli di calcio nel sangue, il che a sua volta può inibire la produzione di PTH
- Deficit di Vitamina D: la vitamina D è necessaria per l'assorbimento del calcio nell'intestino. Una carenza di vitamina D può causare ipocalcemia e ipoparatiroidismo secondario.
L'ipoparatiroidismo terziario si verifica quando un iperparatiroidismo secondario non trattato porta alla perdita della capacità delle ghiandole paratiroidi di rispondere ai livelli di calcio nel sangue. Le ghiandole paratiroidi diventano iperattive eccessivamente e poi si esauriscono, riducendo la produzione di PTH.
Le manifestazioni cliniche dell'ipoparatiroidismo possono includere:
- Tetania: contrazioni muscolari involontarie e spasmi, spesso nei muscoli delle mani e dei piedi
- Crampi muscolari: crampi muscolari persistenti, specialmente durante l'attività fisica
- Formicolio e intorpidimento: sensazioni di formicolio e intorpidimento, spesso intorno alla bocca, alle mani e ai piedi
- Convulsioni: in casi gravi, l'ipoparatiroidismo può portare anche a convulsioni
- Dolore osseo: dolore osseo e fragilità ossea possono verificarsi a causa della carenza di calcio
- Alterazioni del ritmo cardiaco: ipotensione, aritmie cardiache e altri problemi cardiaci possono verificarsi a causa della carenza di calcio.
È importante sottolineare che i sintomi e le manifestazioni cliniche possono variare notevolmente da persona a persona e che dipendono dalla gravità dell'ipoparatiroidismo. La diagnosi precoce e il trattamento sono cruciali per prevenire complicazioni gravi.
5. Disordini paratiroidei: trattamento
Il trattamento dei disordini paratiroidi, sia iperparatiroidismo che ipoparatiroidismo, dipende dalla causa sottostante, dalla gravità della condizione e dalle specifiche esigenze del soggetto affetto. Per quanto riguarda l’iperparatiroidismo, il trattamento può avvenire mediante:
- Chirurgia paratiroidea : se l'iperparatiroidismo è causato da adenomi paratiroidei o da iperplasia delle ghiandole paratiroidee, la rimozione chirurgica delle ghiandole affette può essere considerata il trattamento di scelta
- Terapia farmacologica : in alcuni casi, soprattutto se la chirurgia non è un'opzione, possono essere prescritti farmaci per controllare i livelli di calcio e di PTH nel sangue. Ad esempio, cinacalcet agisce mimando l'azione del calcio e può essere utilizzato per ridurre i livelli di PTH
- Monitoraggio e gestione delle complicanze : è importante monitorare regolarmente i livelli di calcio nel sangue e trattare le complicanze associate all'iperparatiroidismo, come l'osteoporosi e i calcoli renali
Per quanto riguarda invece l’ipoparatiroidismo, le opzioni di trattamento sono:
- Integrazione di calcio e vitamina D : il trattamento principale per l'ipoparatiroidismo è l'integrazione con calcio e vitamina D per aumentare i livelli di calcio nel sangue
- Monitoraggio regolare : i soggetti affetti da ipoparatiroidismo devono essere monitorati regolarmente per valutare i livelli di calcio nel sangue e regolare la terapia di integrazione di conseguenza
- Trattamento delle crisi ipocalcemiche : in caso di crisi ipocalcemica acuta, possono essere necessarie iniezioni endovenose di calcio per aumentare rapidamente i livelli di calcio nel sangue e prevenire gravi complicazioni.
In entrambi i casi, il trattamento deve essere personalizzato e il follow-up regolare con un endocrinologo o un medico specializzato è essenziale per monitorare i progressi del trattamento e apportare eventuali aggiustamenti necessari.


